日本脳卒中協会では、2021年より毎年10月を脳卒中月間と定めている。そこでアストラゼネカは6日、脳卒中月間特別メディアセミナー「抗血栓薬服用中の患者さんに知っておいて欲しいこと」を開催した。
■「抗血栓薬」服用時はここに注意
はじめに国立病院機構 九州医療センターの矢坂正弘先氏が登壇して「抗血栓薬服用中の患者さんに知っておいて欲しいこと 脳卒中予防の重要性」と題した講演を行った。
冒頭、矢坂氏が紹介したのは血液を固まらせにくくする「抗血栓薬」について。一般的には”血液をサラサラにする薬”としても認識されている。脳梗塞予防のために必要な薬である一方で、なにかの折りに出血してしまうと血液が止まりにくくなるデメリットもある。使用する際には、そんな注意点を心に留めておく必要がある、と矢坂氏。
さて厚生労働省の調査によれば2020年の日本人の死因は上位から、がん、心疾患、老衰、脳血管疾患という順番だった。4番目に位置づけられる脳血管疾患、そのなかでも脳卒中について、矢坂氏は「要介護や認知症の原因になります。右手足が動かなくなる、言葉を喋ることができなくなった、などの重篤な後遺症をもたらすことも。リハビリである程度は回復しますが、予防が何よりも大切です」と説明する。
そもそも脳卒中とは、脳の血管に突然起こる病気。血管が詰まる、破れるといったことで障害をきたし、様々な症状を引き起こす。
この60年間で、脳卒中の主役は脳出血から脳梗塞に変わったという。超高齢化社会で高齢者が多くなったこと、そして食事の欧米化により肥満、糖尿病、高コレステロールなどの症状が増えたためだとする。
脳卒中のなかで、高齢者に多いのは心房細動。不整脈の一種で、心房と呼ばれる部屋全体が痙攣するように小刻みに震え、規則正しい拡張と収縮ができなくなる状態になる。
心房細動になると脈が弱くなったり、不規則になったり、脈が数えられなくなるといった特徴がある。そこで日本脳卒中協会では、自己検脈を習慣化するよう呼びかけている。
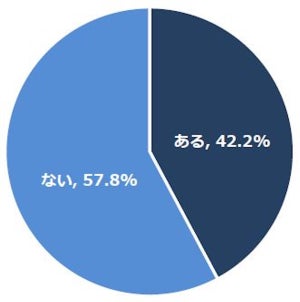
心房細動は国内に100万人以上おり、やや男性のほうが多い。年齢が60歳を超えると増える。「慢性心房細動」の患者以外にも「発作性心房細動」の患者もおり、その数も合わせると200万人以上となる、との見積もりもある。
ここで矢坂氏は、院内死亡原因を調査したグラフを紹介し、頭蓋内出血と消化管出血の件数がとても多いことを指摘する。これはどういうことか。脳梗塞予防のために血液サラサラの薬(抗血栓薬)を正しい処方で使用していたが、なんらかの原因で出血したため、出血性合併症を引き起こしたことが考えられるという。矢坂氏は「抗血栓薬を内服している方は、できれば3剤から2剤に、2剤から1剤に減らしてもらえたら、それが大出血を回避するひとつの手だてになります」と”デ・エスカレーション”の考え方を示した。
心房細動が増える60歳以上の高齢者は、転倒もしやすくなる。そこで転倒の予防についても普段から考えておきたい。患者はウォーキングをするなどして足の筋力を上げる、診療する側としては向精神薬などで高齢者がフラフラしないよう気を付ける、血圧も下がりすぎていないか注意する。また家のなかでつまづき転倒することがないよう、高齢者の家庭内の環境整備も大切になってくる、と解説した。
続いて、国際医療福祉大学 末廣栄一氏が登壇した。末廣氏は、抗血栓薬を内服中の高齢者が転倒した場合、抗血栓薬を飲んでいない高齢者よりも出血する割合が高くなると指摘。
外傷により救急車で病院に運ばれる人の年代を調べてみると80代の高齢者が最も多く、搬送された70~80代の8割以上は転倒が原因で、場所は7割近くが自宅内ということが分かっている(東京消防庁の調べによる)。
では抗血栓薬を飲んでいる高齢者が転倒した場合、出血性合併症を回避するためには何が必要になるのだろう。治療を行う側としては、患者が抗血栓薬を飲んでいるか否か、飲んでいるのであれば何を飲んでいるかを確認する。そして抗血栓薬の活性の抑制を目的にした”抗血栓薬の中和療法”を行う。抗血栓薬は、その種類によって中和剤も様々に異なるのだという。
しかし救急入院患者が何の抗血栓薬を飲んでいるのか、すぐに分からないケースも多い。そこで末廣氏は「いつ転倒するか分かりません。普段から、お薬手帳や服薬カードを身に着けるようにしてもらえたら」と呼びかけた。