北海道大学(北大)は2月1日、従来の抗がん剤治療で薬剤抵抗性を獲得することはないとされていた「血管内皮細胞」が、がん細胞からの「血管内皮細胞増殖因子(VEGF)」刺激により、薬剤抵抗性関連遺伝子「Multidrug Resistance gene(MDR1)」の発現亢進による抗がん剤の排出機構を獲得し、治療抵抗性を持つことを解明したと発表した。研究は北海道大学学大学院歯学研究科、医学研究科の樋田京子特任准教授および秋山廣輔研究員らの研究グループによるもので、成果は米科学雑誌「American Journal of Pathology」に1月12日に掲載された。
がんの血管はがん細胞に栄養や酸素を供給することでがんの進展を促進するなど、がん細胞の転移にも関与している。近年認可された「ベバシズマブ」をはじめとした血管新生を制御する治療は、新たながんの治療法として注目を集めているところだ。ちなみにベバシズマブはVEGFに対する「モノクローナル抗体」で、VEGFの働きを阻害することにより、血管新生を抑制し腫瘍の増殖や転移を抑えたりする作用を持つ分子標的治療薬である。
「低用量血管新生阻害療法(low-dose antiangiogenic chemotherapy)」は「メトロノミック療法(metronomic chemotherapy)」とも呼ばれ、抗がん剤を少量、長期間用いてがんの血管新生を抑えることを目的とした治療法だ。その1つとして、抗がん剤「パクリタキセル」を低用量で持続投与する治療法「low-dose metronomic paclitaxel」が、乳がん治療において使用され始めている。なお、パクリタキセルはタキサン系に類し、微小管に結合して安定化させ脱重合を阻害することで、がん細胞の分裂を阻害する抗がん剤だ。
このような血管新生阻害療法は、がん細胞よりも「腫瘍血管内皮細胞(Tumor Endothelial Cells:TEC)」を治療標的とするものだが、その利点はTECが、がん細胞と異なり遺伝学的に安定していて、薬剤抵抗性を獲得しないという点であるとこれまで考えられてきた。
血管内皮細胞とは、血管の内表面を構成する扁平で薄い細胞の層でのことで、血液の循環する内腔と接している。腫瘍血管内皮細胞は、腫瘍内にある血管の内表面を構成する細胞だ。ただし、腫瘍血管そのものが正常血管と比較して血流の変化や血管透過性の亢進、基底膜の構造異常や周皮細胞の異常など、形態学的な違いを持つ。
ところが、最近ではTECが正常血管内皮細胞(Normal Endothelial Cells:NEC)と比較して、特異遺伝子の発現など、分子生物学的にも異なることが報告されるようになってきた。研究グループもこれまでにTECがNECと比べてさまざまな異常性を持つこと、そして驚くべきことにTECには染色体異常があることなども報告されてきている。
TECにおける染色体異常は、従来の概念に反して腫瘍血管内皮細胞に遺伝学的不安定性があり、がん細胞と同様に薬剤に対して抵抗性を獲得しうる可能性を示唆しているというわけだ。そこで、TECの薬剤抵抗性とその獲得メカニズムについての検討がなされた。
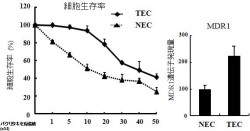
まずは正常マウス皮膚およびマウス腫瘍皮下移植片から、それぞれNECおよびTECの分離培養を実施。血管新生阻害療法に用いられ始めている、抗がん剤パクリタキセルに対して感受性を検討した。その結果、TECはNECと比較して、パクリタキセルに対し抵抗性があることがわかったのである。
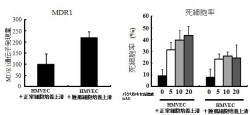
また、NEC、TECにおける薬剤抵抗性関連遺伝子の発現を「リアルタイムPCR法」で確認すると、TECにおけるMDR1の発現が亢進していた(画像1)。なお、MDR1(Multidrug Resistance gene)とは、多様な構造の薬剤を直接結合し、ATP(アデノシン三リン酸)加水分解に依存して細胞外へ排出する膜タンパク質「P-gp」をコードする遺伝子のことだ。これによって、細胞内の抗がん剤などの薬剤濃度が低下し細胞が多剤耐性になることが明らかになっており、がん細胞の薬剤抵抗性との関連が報告されている。
さらに、がん細胞由来因子によって血管内皮が薬剤抵抗性を獲得するかどうかを調べるため、ヒト正常血管内皮細胞である「微小血管内皮細胞 (Human MicrovascularEndothelial Cell:HMVEC)」を「がん細胞培養上清」で処理し、薬剤感受性の変化や薬剤抵抗性関連遺伝子の発現変化を解析した。培養上清とは、細胞を液体培地で培養した後、遠心分離やフィルタ処理などで細胞などを除いた後に残る上澄みのことだ。
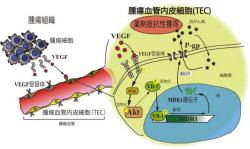
すると、MDR1の発現亢進とともにパクリタキセルに対し抵抗性を持つことが判明した(画像2)。その後、がん細胞培養上清中のVEGF(血管内皮細胞増殖因子)がMDR1の転写調節因子「YB-1」の転写活性とパクリタキセルに対する薬剤抵抗性の原因となることを明らかにしたのである(画像3)。
|
|
|
画像2。正常細胞培養上清および腫瘍細胞上清を行ったHMVECのMDR1遺伝子発現量と、パクリタキセル濃度別の死細胞率 |
画像3。がん細胞培養上清中のVEGFがMDR1の転写調節因子「YB-1」の転写活性とパクリタキセルに対する薬剤抵抗性の原因となることの模式図 |
今回解明したがん細胞由来のVEGFによる、がん組織中血管内皮の薬剤抵抗性を獲得するメカニズムは、「腫瘍血管は薬剤抵抗性を獲得しない」という従来の概念を覆すものだ。研究グループでは、がんの薬剤耐性の新しい機構を明らかにしたことで、これらを回避する方法の確立につながるものと考えているとしている。