慶應義塾大学(慶応大)は1月10日、米国ハーバード大学との共同研究により、手術による薬剤の内耳局所投与により、過大音曝露による難聴の後に「蝸牛外有毛細胞」を再生させ、聴力を改善させることに成功したと発表した。
成果は、慶応大医学部 生理学教室の岡野栄之教授、ハーバード大医学部のアルバート・エッジ准教授らの国際共同研究グループによるもの。研究の詳細な内容は、米国科学誌「Neuron」1月9日号に掲載された。
難聴は全世界的に見ると最も大きな身体障害の原因で、人口の1割以上におよんでいるといわれている。この中でも「聞こえ」のセンサである蝸牛有毛細胞は、加齢や薬剤、音響曝露など、さまざまな原因によって障害を受けることで、難聴となってしまう。
根本的原因として、この細胞には再生能がないため、胎生期に器官形成を終えた後では障害を受けても再獲得することはない、従って難聴はほとんど不可逆であるため、再生医療のよいターゲットと昔からいわれてきた。
人為的に、ある特定の細胞を再生誘導させる1つの方法として、その細胞が作り出される発生時に見られるシグナル伝達=情報伝達系に注目する方法が頻用されている。
内耳有毛細胞の発生においては隣接細胞間での「Notch情報伝達系」が重要であることが以前から知られていた。すなわち、有毛細胞になる素養を兼ね備えた細胞同士の間では、隣接細胞を有毛細胞にさせないようにこのシグナルを互いに送り合う。その結果、有毛細胞に隣接して「支持細胞」という別の細胞が分化誘導されることが、ショウジョウバエやマウスを使った実験からよく知られていた。
今回の研究は、胎生期において内耳有毛細胞への分化を細胞レベルで抑制するNotch情報伝達系の阻害剤を手術的に局所投与することで、音響外傷後に蝸牛外有毛細胞数を増加させ聴力を改善することを示したというものだ。
小さな臓器である蝸牛に十分な濃度の劇薬を到達させることは技術的に困難を伴う。そこで研究グループは、まずNotch情報伝達系を阻害する薬剤の候補を絞り込むことから始めた。
有毛細胞が緑の蛍光に光る「Math1-nGFPマウス」の内耳の平衡感覚を司る臓器である「前庭」から神経幹細胞の選択的培養法の1つである「ニューロスフェア法」を用いて、試験管内で殖やした幹細胞に対し候補薬剤を加えて有毛細胞へ分化誘導。緑色に光る細胞数をカウントすることで、低濃度で高い誘導効率を持つ薬剤を選択した。
続いて、有毛細胞のみでアポトーシス(プログラム細胞死)が生じる遺伝子改変動物から取り出した「蝸牛感覚上皮」の器官培養に同薬剤を投与することで、有毛細胞数の回復と同時に、同程度の支持細胞の減少を確認したのである。この結果は、隣接する支持細胞から新たな有毛細胞が作り出されていることを示唆するものだ。
支持細胞は有毛細胞に隣接するが、有毛細胞より障害に対して強い耐性を持っていることが知られており、傷害後の細胞のソースとしては最適である。そこで、続いて音響外傷モデルマウス個体において手術的に「正円窓」(感覚上皮を含む蝸牛内のコンパートメントと中耳を隔てる膜様構造物)を経由して、薬剤を内耳に投与し効果を見ることを計画。
音響外傷モデルは、過大音曝露による難聴という点で実際の難聴症例にも類似しており、臨床における治療応用が近い利点があるが、上部構造の障害を受けるのみで細胞死には至らない有毛細胞も生じるため、細胞数のカウントだけでは薬剤の効果を正確に評価できない。
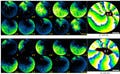
そこで、酵素「Cre/lox系」を用いてあらかじめ支持細胞をラベルしておくlineagetracing方法(画像1)を採り、これにより、生きた動物で実際に、傷害を受ける前には支持細胞だった細胞が、傷害を受けてから薬剤を投与することで新たに有毛細胞に分化したことを証明した(画像2)。
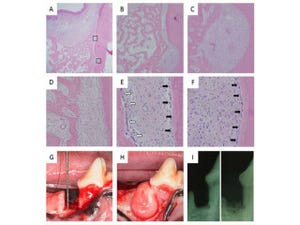
最後に聴力と組織学的変化を検討したところ、音響外傷で最も障害される外有毛細胞の数が増え、薬剤非投与群と比べて難聴が軽減されていることが明らかになったのである(画像3)。
画像1は、支持細胞からの有毛細胞再生とそのラベリング(細胞系譜の追跡)。薬剤投与による有毛細胞再生(支持細胞からの新規有毛細胞分化誘導)の証明音響外傷前に、あらかじめ支持細胞とそれ以外の細胞とをCre/lox系を用いてラベリングしてから、薬剤投与により人為的に生体内で支持細胞から有毛細胞へ分化誘導することに成功したことを模式図にしてある。

|

|
|
画像1。支持細胞からの有毛細胞再生とそのラベリング(細胞系譜の追跡) |
画像2。薬剤による支持細胞からの有毛細胞へのin vivoでの分化誘導の観察。支持細胞由来の新生有毛細胞が、音響外傷で生き残った有毛細胞の間にモザイク様に分布していることがわかる |
画像3は、薬剤による有毛細胞へのin vivoでの分化誘導による機能的再生(薬剤投与による機能的再生の証明)。「聴性脳幹反応(ABR)」による聴覚検査の結果、(画像D)対照群(赤:control薬剤非投与群)と比較して、Notch阻害剤を投与した場合(黄色:LY411575)、3dB~8dBとわずかではあるが、難聴が改善されたことがわかる。
以上のように、Notch阻害剤の手術的な局所投与により、今回の研究で有毛細胞を再生させ聴力を改善することに成功した。難聴に対する薬剤を用いた再生医療の、世界で最初の報告だという。
蝸牛はヒトでも太いところでおよそ2mm幅という極めて小さな臓器だ。また小部屋の中央に約2万の有毛細胞が4列に規則正しく整列する極めて精緻な構造を採っているため、細胞移植などの治療では手術手技そのもので構造が壊され機能が損なわれてしまうことも想定されている。
今回の研究結果は、この根本的問題に1つの解決法を提示するものだ。すなわち難聴治療においては、有毛細胞への分化誘導を体内で直接行うことが1つのよい治療法となりうるということである。
iPS細胞経由ないし直接誘導(ダイレクト・インダクション)による特定の細胞への分化誘導が次々と報告される中で、研究グループは、臨床応用により近い先駆的な内耳再生医療のアプローチを切り拓いたものと考えているという。研究グループは、今回の成果により、内耳再生による難聴治療という次世代の治療法への臨床応用が期待されるとコメントしている。