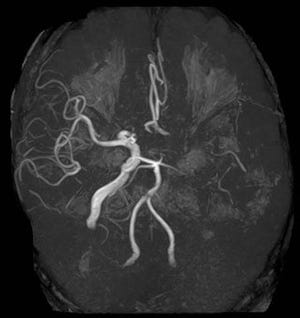
脳卒中の7割ほどを占め、日本人の主要死因の一つにも挙げられている脳梗塞。かつての国民生活基礎調査では、「寝たきりになる原因」の約3割が脳梗塞などの脳血管系疾患であったほど、恐ろしい疾病だ。
ただ、脳梗塞には「前触れ」のような形で軽い発作が出るケースもあるため、発症を未然に防ぐことも可能。また、万一発症してしまっても、早期に適切な治療を行えば、後遺症なども比較的軽くてすむ。
本稿では、高島平中央総合病院の福島崇夫医師の解説を基に、脳梗塞発症の前兆や、最新の治療法などを紹介する。
脳梗塞の前触れである一過性脳虚血発作
脳梗塞は、小さな脳の血管がつまってしまう「ラクナ梗塞」、大きな脳の血管がつまってしまう「アテローム梗塞」、心臓でできた血栓(血の塊)が血流で脳まで運ばれて脳の血管がつまってしまう「脳塞栓症」の3種類に分かれている。
いずれにしても脳の血管がつまってしまうことで発症するわけだが、脳梗塞の患者の約3割は、本格的な発作を起こす前に「一過性脳虚血発作」(TIA)と呼ばれる「前触れ発作」を経験しているとされている。
TIAの症状は、「片方の手足や顔半分のマヒ・しびれが起きる」「ろれつが回らなかったり、言葉が出なかったりする」「片方の目が見えなかったり、物が2つに見えたり、視野の半分が欠けたりする」「うまく立てない、歩けない、ふらつく」など、基本的には脳梗塞と同じだ。
数分から30分ほどで症状が消えてしまう(一過性)のため、「もう問題ないや」などと安心し、放置しておく人も少なくない。だが、TIAが一度起きると、脳梗塞を発症する可能性は高まると言われている。中でも、60歳以上の高齢者や、高血圧・糖尿病の既往のある人などは、特にTIAが出た後早期に発症する危険が高いと言われているため、注意が必要だ。
「TIAが前兆として出ている人は、アテローム梗塞に多いですね。最近では、血管が根詰まりを起こすケースは、頭部や頸部(けいぶ)の主要な血管である『内頚動脈』でよく見られます。脳梗塞の前兆があるときは、頭の血管を調べるのもさることながら、頚部の内頸動脈狭窄(きょうさく: 狭くなり通りが悪いこと)による脳梗塞を疑い、頸動脈エコーやMRA(磁気共鳴血管画像)で頚部の血管を調べることもあります」。
診断が難しいTIA
脳梗塞予防には、TIAを見逃さないことが重要となってくる。しかしながら、半身マヒやろれつが回らないといった、明らかに脳梗塞とおぼしき症状が出ていない段階でTIAを見抜くのは、かなり困難だと福島医師は話す。
「TIAの診断は難しく、例えばふらつきやめまいだけでは、他の病気が原因であることが多くTIAとは言えないんですね。単なる立ちくらみや、過労などの可能性もありますし。ですが、後々に振り返ると、そういった症状を訴えてきた人の中に脳の病気も隠されているのも事実です」。
半身のまひやしびれ、失語など明らかに脳卒中が疑われるTIAが出ていたら、すぐに脳卒中専門の医療機関を受診した方がよい。一方で、「片方の目が見にくい」「ふらふらする」など、脳梗塞以外の可能性も多分にある場合でも、自分ではTIAであるか否か判断するのは難しいので、まずは最寄りの医療機関の相談するようにしよう。
治療のトレンド
ただ、どれだけ予防に努めていても、脳梗塞から100%逃れる手段はない。そのため、自身や周囲の有事に備えて、治療法についても知っておく必要がある。
従来まで脳梗塞の発症急性期では、抗血小板薬などの薬物療法が中心であった。最近では2005年に日本でも投与可能となった「血栓溶解薬(t-PA)」を静脈から点滴する「血栓溶解療法」が登場し、脳梗塞に対する急性期治療は大きく変化したと福島医師は話す。t-PAを投与し血管につまった血栓を溶かすことで再開通させ、血液が再び流れるようにする治療法だ。
「t-PAは、脳梗塞が発症してから4.5時間以内に投与できれば大きな効果が見込める薬です。ただし投与は早いほどよく、発症から4.5時間ギリギリで投与した人と30分で投与した人では、明らかに発症から30分の人の予後の方がいいです。一方で、一般の方への認知度がまだまだ低いせいもあり、脳卒中専門医療機関への受診が遅れ、脳梗塞のうち実際に投与した患者さんは数%にすぎないという問題点もあります」。
そこで発症からすでに4.5時間が経過してしまったケースや、t-PAを投与してもつまった血管が再開通しなかった場合、今度は「血栓回収療法」と呼ばれる血管内治療にスイッチする。この治療法は血管内にマイクロカテーテル(細長い管状のもの)を入れ、血栓を回収することを目的とする。この治療法は、発症から8時間以内に行えば大きな効果が見込める。
すなわち、発症から4.5時間以内であればまずt-PAを投与し、血流の再開通が得られなければ、8時間以内であれば血栓回収を行うというのが最新の脳梗塞の急性期治療だ。
医療機関が限定される"弱点"
非常に高い治療効果が得られるt-PAだが、残念ながら"弱点"もある。
「t-PAを投与して血栓を溶かすことは、出血のリスクも含んでいます。無理に血管がつまったところを再開通させると、『出血性梗塞』を起こすケースもありますし、場合によっては外科的治療が必要になることもあります」。
また、t-PAを用いた治療ができる医療機関は限られているという問題もある。合併症を起こす危険もあるため、24時間態勢で不測の事態に対応しうるところではないと治療してはいけないという制約もある。
血栓回収治療に関しては、さらに限られた医療機関ではないと対処できないのが現状だ。これでは、大きな総合病院を複数持つ都市圏の患者と地方の患者において、不平等が生じてしまう。
そのため、このような医療格差をなくすよう、ドクターヘリなどで受け入れ可能な病院などに迅速に運べるようなシステムを、地域間で構築するケースが増えてきた。最近では「ドリップアンドシップ」といって、t-PAを投与したまま、血管内治療による血栓回収ができるさらなる高度医療機関に運ぶということも行われている。
1分1秒でも早い治療を
だが、脳梗塞治療で最も大切なのは、1分でも1秒でも早く治療をすることだと福島医師は力をこめる。
「脳は他臓器に比べて低酸素状態に弱いですし、再生能力がないため、一度壊死(えし: 細胞が死ぬこと)してしまうともう元には戻りません。だから治療は時間との勝負となってくるのですが、一般の方で脳梗塞治療に関する知識を持っている方はまだ少ないです。まずは、『できるだけ早く治療する』ということを認識してもらいたいです。疑わしい場合は、すぐに専門の医師へ相談してください」。
※写真と本文は関係ありません
記事監修: 福島崇夫(ふくしま たかお)
日本大学医学部・同大学院卒業、医学博士。日本脳神経外科学会専門医、日本癌治療学会認定医、日本脳卒中学会専門医、日本頭痛学会専門医、日本神経内視鏡学会技術認定医。大学卒業後、日本大学医学部附属板橋病院、社会保険横浜中央病院や厚生連相模原協同病院などに勤務。2014年より高島平中央総合病院の脳神経外科部長を務める。